歯科治療について
HIVと歯科治療の基本的事項
歯科医療関係者の倫理と職業上の責任
- すべての歯科医療従事者は患者さんの治療をする職業上の責任があります。
- 歯科医療を提供することで患者さんのQOLの向上に寄与することができます。
- 歯科医療従事者が内科主治医やその他すべての関係者と協力して診療にあたることは患者さんにとっても歯科医療従事者にも利益をもたらします。
- 歯科医療従事者はすべての患者さんとの間で、お互いの信頼関係を確立しなければなりません。法で定められているように、患者さんの同意がなければ他の歯科医療従事者にもHIVに関する情報を教えることはできません。
- 歯科医療従事者は患者さんが自分で意志決定できるように援助すべきです。
- 歯科医療従事者は自身が得た知識や情報を基に感染拡大の防止に貢献することができます。
問診で得られた患者さんの個人情報が公開されたり、他に利用されたりすれば重大な法律違反であることを、歯科医やスタッフは知っていなければなりません。
患者さんの歯科治療の注意点

- HIVに感染していても、CD4陽性リンパ球数が200/μl以上あれば、ほとんどの歯科治療は、患者さんのからだに影響を及ぼすことはありません。しかし好中球数が500/μl以下の場合には、歯科治療時に抗菌薬の予防投与が必要となることもあります。そのため、現在の患者さんの状態(最新のCD4陽性(T)リンパ球、ウイルス量、内服薬、現在の健康状態など)を知ることは重要です
- 口腔の健康は全身の健康に影響するため、本来は治療よりも予防に重点をおくべきです。患者さんに対する口腔健康管理の基本は他のすべての歯科患者さんと同じです。
ただし、HIV患者さんに特有な治療への配慮が必要なこともあります。- 病気自体や薬の副作用のために体調が悪いことがあるので、体調の変化に注意して、体調の良いときに積極的に治療を受けるなどの工夫が必要です。
- 針刺し事故などの体液暴露事故時には特別な対応が必要な場合があります。常にスタンダードプリコーションを徹底することが最も重要ですが、万が一の時のための対応を把握しておくことも重要です。
針刺し損傷時の対応について
- 口腔外科処置について

- 口腔外科処置後における慣習的な抗菌薬の予防投与を指示する科学的根拠はほとんどありませんが、好中球数500/μl以下であれば術前術後の抗菌薬予防投与を考慮すべきです。
- 無差別的な抗菌薬の使用はカンジダ症などの日和見感染症を引き起こす危険があります。
- 浸潤麻酔が禁忌となる場合は基本的にありません。
- 歯科医療者は患者さんの内科主治医と密に連携を保ちながら診療を行う必要があります。
- 血友病患者さんの下顎孔伝達麻酔は原則禁忌です。
HIV/エイズと口腔症状
HIV感染症に関連する口腔症状は少なくても40個以上が報告されています(WHO)。
口腔症状はHIV感染の早期発見所見として、あるいはエイズ発症の指標として重要です。特に口腔カンジダ症、口角炎などはHIV感染症の初発症状として出現します。
口腔症状として、CD4陽性リンパ球が500/μl前後で口腔毛様白板症や帯状疱疹などが発症すると言われています。また口腔常在菌であるカンジダによる口腔カンジダ症がCD4陽性リンパ球数400/μl前後で、カポジ肉腫および帯状歯肉紅斑がCD4陽性リンパ球数100-200/μlで、壊死性潰瘍性歯肉炎・歯周炎がCD4陽性リンパ球数100/μl以下で出現するといわれています。
ウイルス感染症
ウイルス感染症として問題となるものには、単純ヘルペスウイルス(HSV-1)、水痘帯状疱疹ウイルス(VZV)、サイトメガロウイルス(CMV)、EBウイルス、ヒトヘルペスウイルス8型(HHV-8)、ヒトパピロ-マウイルス(HPV)などがあります。
歯周疾患(歯肉炎、歯周炎など)は今後の患者さんの重要な口腔症状になります。歯周炎が悪化するとウイルスが増加する機序が考えられています。
| 水痘帯状疱疹ウイルス(VZV) | 帯状疱疹がHIV感染者、特にCD4陽性リンパ球数400/μl以下の免疫能が低下した患者さんに発症します。VZVはCD4陽性リンパ球数が比較的保たれている時期に発症するのでHIV感染の指標として重要です。壮年期で帯状疱疹を発症したらHIVを疑う必要があります。 |
|---|---|
| EBウイルス | 口腔毛様白板症(Oral hairly leukoplakia: OHL)はEBウイルスとの関連が報告されています。口腔カンジダ症との鑑別が難しいこともありますが、臨床的には抗真菌剤で消失せせず、擦過してもとれないので診断は可能です。OHLはエイズの進展マーカーになりますが、日本の発現頻度は欧米に比較して低いです。日本ではEBVサブタイプAが多く、欧米ではサブタイプBが多いことが関係しているといわれています。 |
| サイトメガロウイルス(CMV) | 口腔症状(非特異的潰瘍)はCD4陽性リンパ球数100/μl以下で出現します。 |
| ヒトパピローマウイルス(HPV) | 欧米ではHAART(多剤併用療法)以来、頻度が増加しています(Oral Warts)。 |
細菌感染症
細菌感染症としては壊死性潰瘍性歯肉炎(NUG)、壊死性潰瘍性歯周炎(NUP)および帯状歯肉紅斑(LGE)が重要です。
悪性腫瘍
悪性腫瘍としてはカポジ肉腫と非ホジキンリンパ腫がHIV感染症と関連があるといわれています。カポジ肉腫の原因としてヒトヘルペスウイルス8型(HHV-8)が関連しています。口腔カポジ肉腫は一般にCD4陽性リンパ球数200/μl以下で出現します。非ホジキンリンパ腫はほとんどが節外性でB細胞型です。発生頻度は1.1-4.4%であり、CD4陽性リンパ球数100/μl以下で出現します。
その他
| アフタ性口内炎 | 一般にアフタ性口内炎は1-2週ほどで治癒しますがHIV感染者では治癒が遅れ数週間に及び、まれには数か月に及ぶこともあります。径6mm以上の大型アフタはCD4陽性リンパ球数100/μl以下で多くみられます。 |
|---|---|
| 口腔乾燥症 | しばしばみられ、患者さんの口腔乾燥の最大の原因は薬剤の副作用です。逆転写酵素阻害剤やプロテアーゼ阻害剤などの多くの抗レトロウイルス剤は唾液分泌を減少させます。また、口腔乾燥はHIV関連唾液腺障害の結果のこともあります。 |
ART(抗HIV療法)と口腔症状
ART(抗HIV療法)が普及する以前はエイズ発症の早期診断の際に口腔カンジダ症と口腔毛様白板症が注目されていました。ARTの普及によりカンジダ症が1/10になったという報告もあります。
ART導入後、口腔症状としてHPV感染症(口腔乳頭腫など、Oral Warts)、唾液腺腫脹、口腔悪性腫瘍(扁平上皮癌、リンパ腫など)が増加しているという報告があります。
抗HIV薬により口腔潰瘍、口腔乾燥症、味覚異常、舌炎、口腔周囲の味覚異常などがみられることがあります。
口腔症状の消失

免疫力が回復すると口腔症状は消失します。口腔衛生状態が良好だと口腔症状の出現は抑えられる傾向にあります。
歯科診療における感染予防
スタンダードプリコーション(標準予防策)

- スタンダードプリコーションは、医療従事者への感染予防の柱です。「患者の血液・体液(唾液を含む)や患者から分泌排泄される湿性物質(尿・痰・便・膿)、患者の創傷、粘膜に触れる場合は感染症の恐れがある」とみなして対応する方法で、これらの物質に触れた後は手洗いをし、あらかじめ触れる可能性がある時は、手袋、ガウン、マスク、アイシールドなどを着用するというのがその基本です。この予防策は感染症の有無にかかわらず、すべての患者さんに適用することが重要です。
- 健康な粘膜は芽胞菌に抵抗性がありますが、ウイルスや結核菌などでは感染が成立することがあるので、粘膜に接する機械、器具は芽胞以外の微生物をすべて排除する必要があります。また、一般に傷のない皮膚はほとんどの微生物に抵抗性があるので、皮膚に使用する機械、器具は洗浄レベルで十分です。
- 歯科医療従事者は他の医療従事者よりも3倍も手指を傷つけるといわれています。局所麻酔などの注射針は原則としてリキャップしない事が推奨されていますが、現実的に困難であれば片手ですくうなどの対策が必要です。バーの着脱は直接指で行わず、ピンセットや着脱器を使用するなどの工夫も必要です。
- スタンダードプリコーション(標準予防策)のみでは100%感染を防ぐことはできません。医療従事者は、針刺し事故の防止のために両手でのリキャップを中止したり、より安全な器具を選択したり、事故が起こった時の連絡系統を準備するなどの対策も重要です。
院内感染予防

- 治療前に十分な手洗いをして手袋を着用する。
手洗いはなによりも大切です。手洗いは院内感染防止の唯一のかつ最も重要な手段です。 - 手袋は患者さんごとに交換するのが原則です。医療用手袋は一回限り使用の使い捨てとして製造されています。
- 診察用手袋を着用したまま石けんやアルコール製剤で消毒しない。
ほとんどの消毒剤や石けんはグローブの材質を劣化させ、手袋に微細な穴を開ける危険があります。 - ラバーダム、口腔外バキュームの使用は院内感染予防に有効です。
- 手袋したままカルテを書いたり、あちこち触らないようにする。
- 治療後の手洗いは十分に行う。
職業上の体液曝露(針刺し損傷など)と抗HIV薬の予防投与
- 通常の診療環境では、HIVに汚染された血液を経皮的に曝露した時に医療従事者の危険率は0.3% (1000人に3人)、経粘膜では0.09%(1000人に1人以下)と予測されています。
一方HBVの感染率は10-40%、HCVが0-7%(平均:1.8%) なので、HIVは両者に比べて感染率は低いことがわかります。 - 実際に患者さんの血液に曝露した場合には、直ちに最寄りのエイズ治療拠点病院に連絡して診療担当医師と相談してください。
針刺し損傷時の対応について - 患者さんのウイルス量と曝露の程度により抗HIV薬の予防投与を行うか否かを決めます。妊娠中の人やB型肝炎ウイルスのキャリアの人は注意が必要です。予防投与はできるだけ早く、可能であれば2時間以内に行うことが推奨されています。2時間以後の内服での効果は著しく低下すると言われています。予防投与はその後4週間継続します。曝露後、1か月、3か月、6か月後は抗体検査を受けて感染成立の有無を確認します。
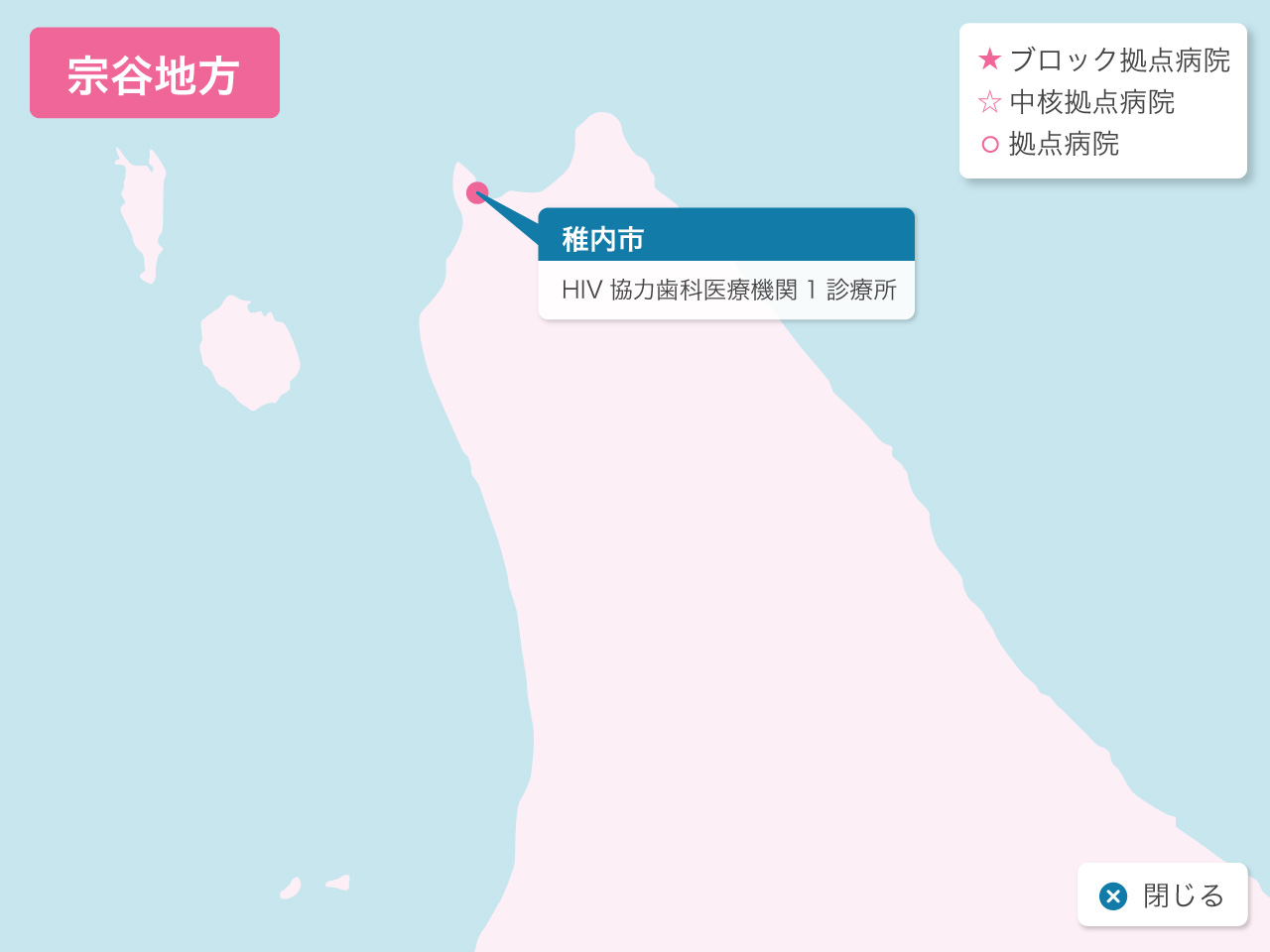
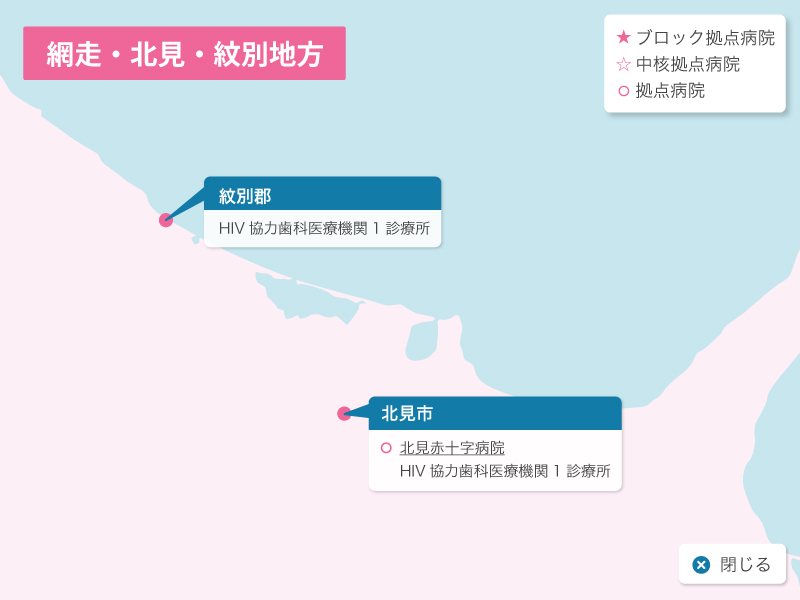
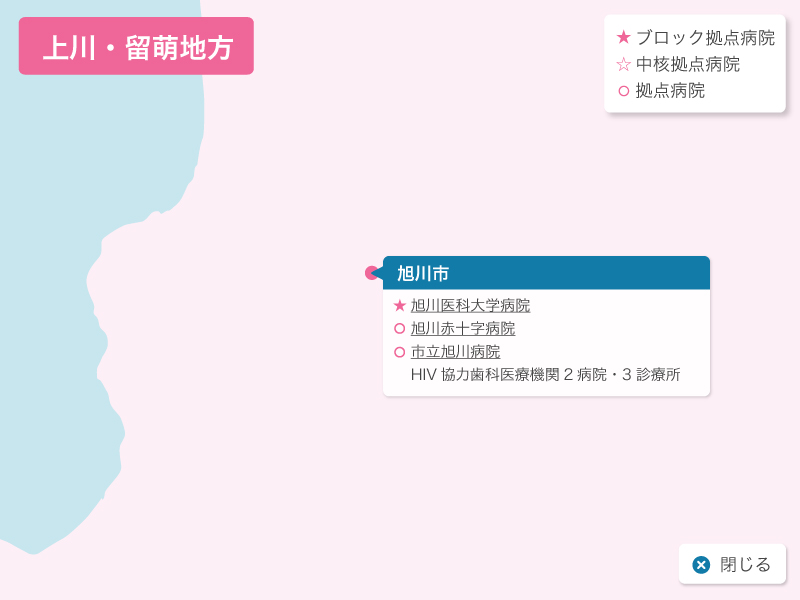
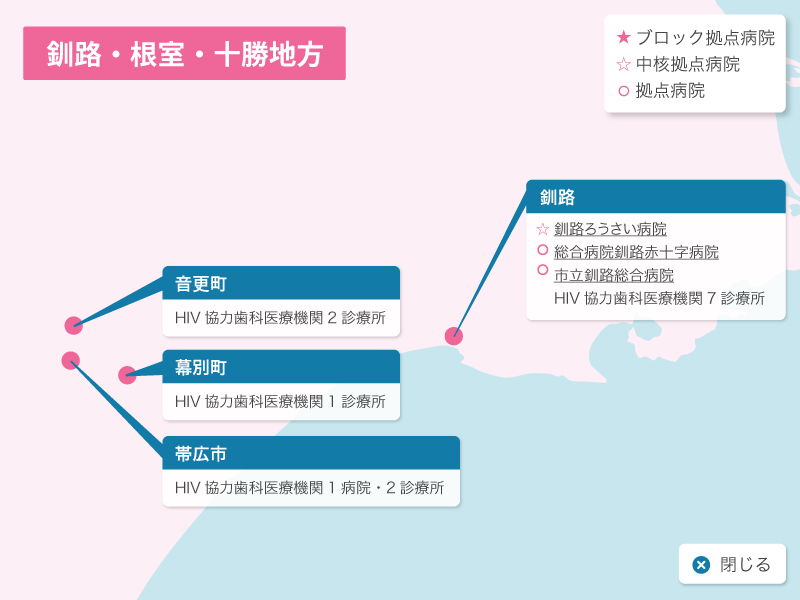
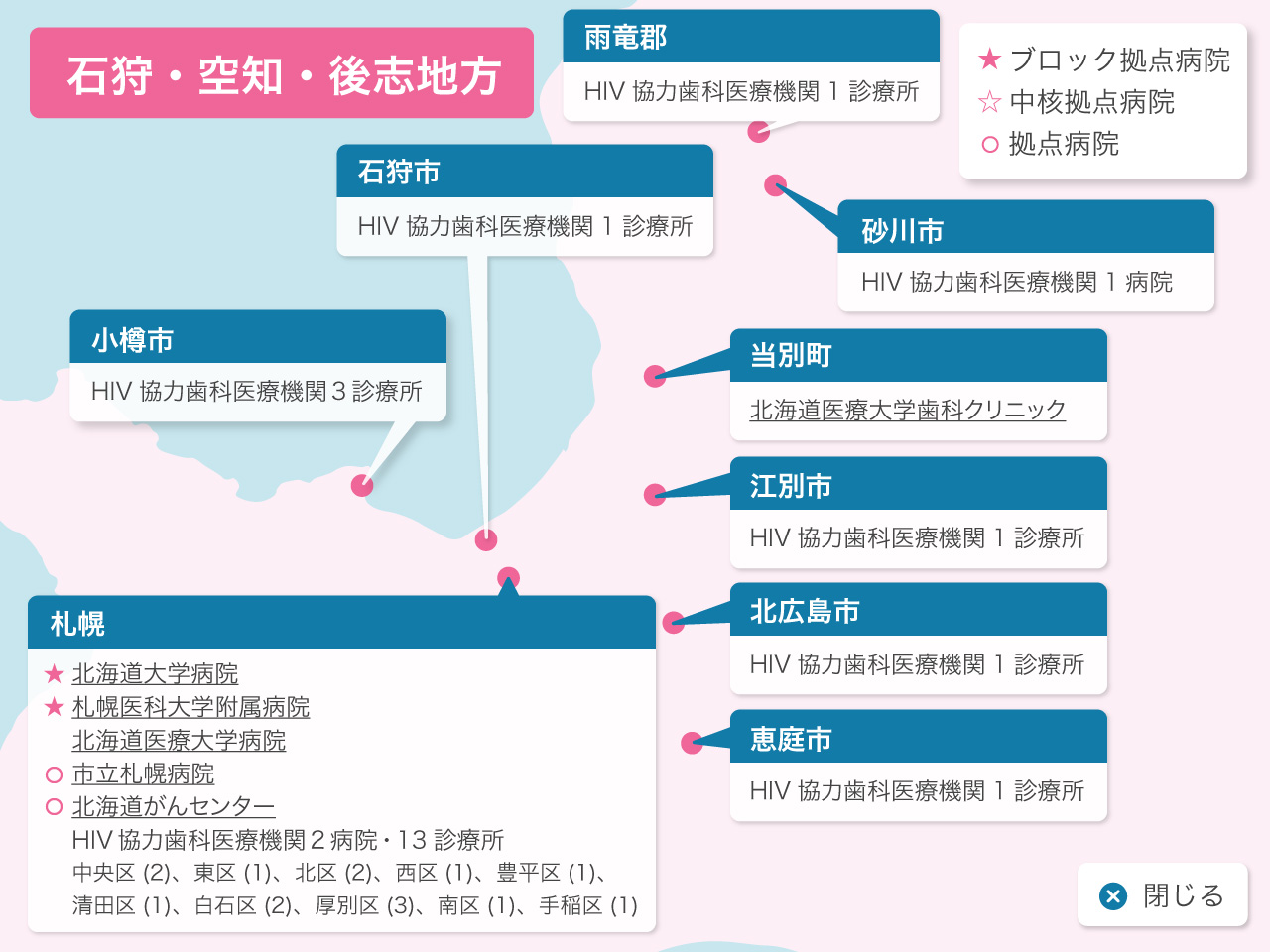
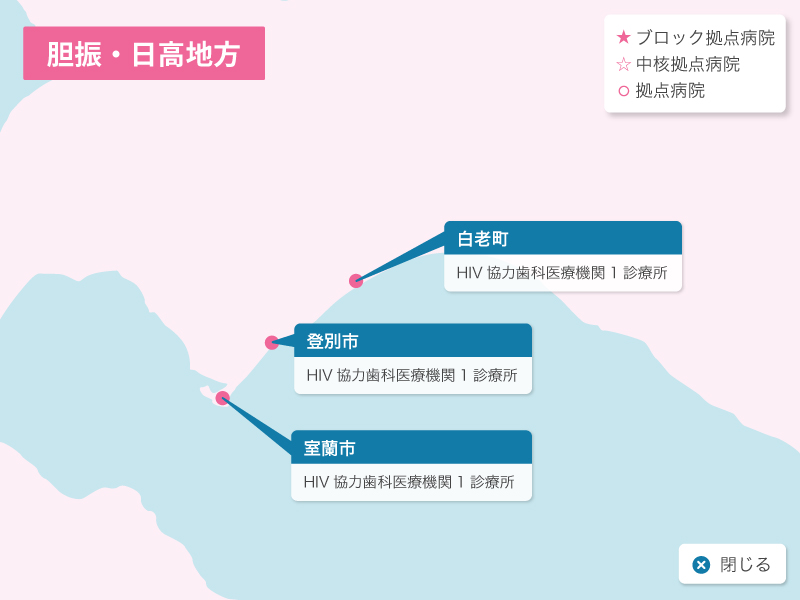
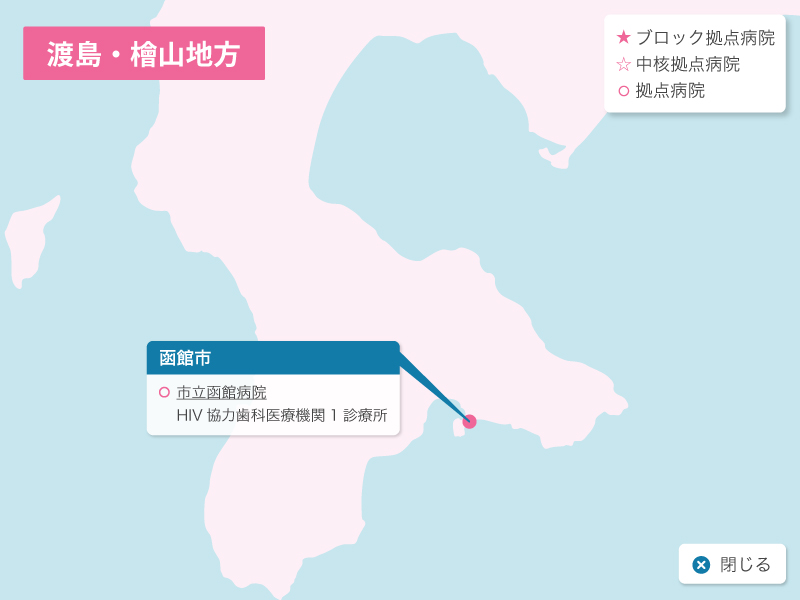
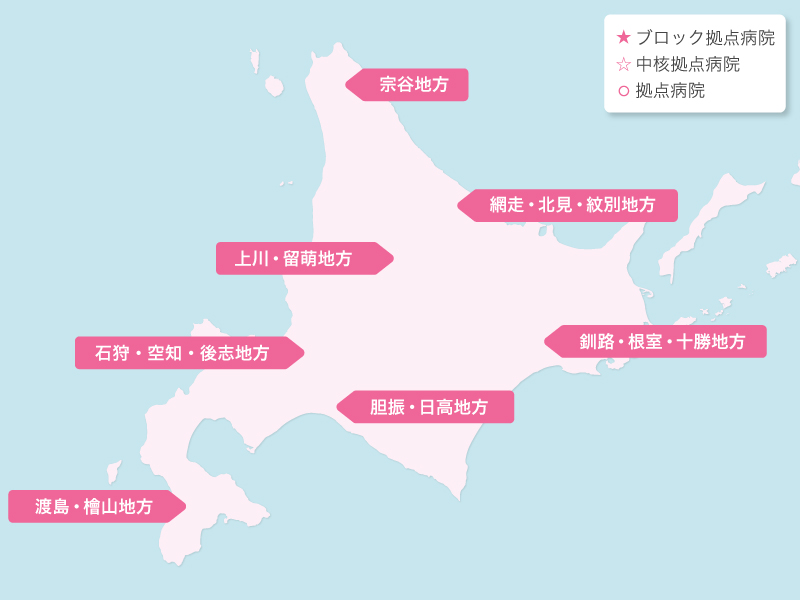
北海道の歯科医療体制について
歯科診療が可能なエイズ拠点病院として北海道には3つのブロック拠点病院(旭川大学病院歯科口腔外科、札幌医科大学附属病院歯科口腔外科、北海道大学病院歯科診療センタ-)、1つの中核拠点病院(釧路ろうさい病院歯科口腔外科)、8つの拠点病院(市立札幌病院歯科口腔外科、北海道がんセンター歯科口腔外科、市立函館病院歯科口腔外科、旭川赤十字病院歯科口腔外科、市立旭川病院歯科口腔外科、釧路赤十字病院歯科口腔外科、市立釧路総合病院歯科口腔外科、北見赤十字病院歯科口腔外科)があり、HIV感染者の歯科診療を行っています。
患者さんが自分の生活圏で自分の都合の良い時間に安全な歯科医療サ-ビスを受けられることを目的に、北海道大学病院歯科診療センタ-では北海道保健福祉部からの委託事業として「北海道HIV歯科医療ネットワーク構築事業」を展開しています。この事業は、拠点病院以外の病院歯科ならびに歯科診療所の中から、患者さんの歯科治療を受け入れる歯科診療機関のネットワ-クを構築して、適切な歯科診療機関を紹介するものです。
北海道HIV協力歯科医療機関のご案内
北海道HIV/AIDS歯科医療連絡協議会とは
北海道のブロック拠点病院、中核拠点病院、拠点病院の歯科と行政(北海道)、北海道歯科医師会、北海道病院歯科医会などの代表を中心とした委員からなる協議会です。患者さんが安心して安全な歯科診療サ-ビスを受けられるように北海道HIV歯科医療ネットワーク構築事業の推進や研究会の開催を行っています。
北海道HIV歯科診療協力医とは

エイズ治療拠点病院の歯科以外に道内に、病院歯科7機関、歯科診療所44機関の計51機関のHIV歯科診療協力医の登録があります(令和4年2月現在)。
協力医のネットワ-クのリストは非公開ですが、エイズ拠点病院、各保健所、北海道歯科医師会に常備されています。北海道HIV/AIDS歯科医療連絡協議会では、協力医の数の増加および地域差の是正を行うべく、協力医の登録を常に募集しています。
また、HIV/エイズに関する正しい知識の教育、歯科医療の質の向上などを目的に協力医に対する研修会や北海道歯科医療研究会を定期的に開催しています。
是非積極的なご登録をお願いいたします。
北海道HIV協力歯科医療機関募集のご案内
北海道におけるHIV感染症歯科医療体制(令和4年2月現在)
患者さんの受診について

患者さんは、かかりつけの拠点病院などの内科医師、歯科医師、看護師、ソ-シャルワ-カ-などに受診の希望を伝えた後、紹介された協力医の歯科医療機関に予約の電話を入れて診療を受けることになっています。
その際に「北海道HIV歯科診療協力医のネットワ-ク」を利用する旨を必ず伝えるようにお願いしております。患者さんの全身状態や投薬内容の情報などが必要な際には、内科主治医に情報提供を依頼してください。
困ったことがあったら

患者さんの診療について困ったことがありましたら、北海道HIV/AIDS歯科医療連絡協議会の事務局である北海道大学歯学部口腔診断内科までご相談ください。
北海道大学 歯学部口腔診断内科 : 011-706-4280